5 Hacks to Try When You Next Feel Anxious
Those who know, know. That unpleasant heaviness in the chest, the racing heart, the butterflies in the stomach, and at its worst, panic attacks. Anxiety and anxiety disorders can be a heavy burden to carry and often the journey to healing can be long.
What’s the difference between feeling anxious and having an anxiety disorder?
Almost everyone feels anxious from time to time: before a job interview, meeting an important client, a first date. Anxiety is a remnant of our ancient fight or flight response – alerting us to danger and prepping the body to either fight or run from the rabid sabre tooth tiger that’s about to attack us.
Anxiety is normal when:
- experienced in response to a particular event
- lasting only as long as that event
- is proportional to that event
- is a realistic response to the event
It is when anxiety becomes an overwhelming constant, arising without reason, is disproportionately larger than the problem warrants or refuses to disappear after the event is over that it becomes a mental health disorder.

How does anxiety differ from stress?
Whilst stemming from the same fight or flight response, stress is different to anxiety.
- Stress doesn’t change the way you behave whilst anxiety causes you to avoid activities that cause anxiety.
- Stress finishes with the event, anxiety can remain long after the event is over.
- The same situation can make a lot of people feel stressed whereas others may not feel anxious in the same situation.
- Stress can be pinpointed to an event but anxiety can occur outside of external events.

How does anxiety differ from worry?
Anxiety is both a mental and physical response whilst worry is predominantly within the mind. This is why overwhelming anxiety can result in panic attacks where the body prepares itself physically to battle a real danger.
Shortness of breath, rapid heart rate, sweating, shaking or trembling (and on the flip side indigestion) are all common experiences connected to the activation of the sympathetic nervous system for fight or flight.
5 hacks to calm anxiety when it rears its ugly head
Part of the therapeutic response to anxiety is to activate the opposing parasympathetic nervous system so the physiological responses start to calm down.
Here are 5 quick hacks to try out the next time you feel anxious!
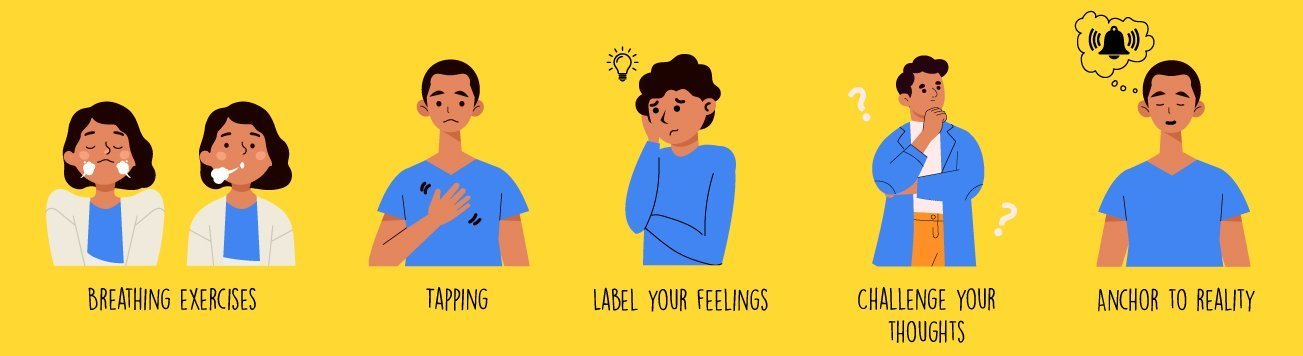
1. Breathing exercises
A sign of an anxiety attack is short rapid breathing. By forcing yourself to take long, deep breaths you allow the vagus nerve to activate which tells the body that there is no real immediate danger.
Two easy techniques to remember are:
- The box breath (inhale 4 seconds, hold 4 seconds, exhale 4 seconds, hold 4 seconds) and
- The diaphragmatic breathing (inhale 5 seconds, hold 7 seconds, exhale 8 seconds).
2. Tapping
A rapid heartbeat is a common symptom so tapping at a regular slow interval over the heart or middle of the forehead, wrist, chin or upper lip combined with deep breathing helps slow the heart rate.
3. Label your feelings
Sometimes the physiological reactions can creep up on you when you are doing the most mundane tasks and you may need to actively recognise your thoughts to pinpoint the origin of the anxiety. Once you have identified that you are feeling anxious, it may help to label that feeling verbally, “I am feeling anxious” or “I am feeling fear”. Once labelled, you may often find the feeling dissipates rapidly.
4. Challenge your thoughts
A quick question to ask yourself when entertaining thoughts that promote anxiety is “is this thought true?” and “is this thought helpful?”. Often anxiety arises as we entertain “what if” thoughts that disassociate us from reality. Asking is it true or helpful helps us discard untrue or unhelpful thoughts.
5. Anchor to reality
By engaging our senses we become aware of the current reality in the world around us. Helping us control not just our thoughts but the physiological responses to those thoughts. To use the senses during an anxious episode, name five objects in the room around you or close your eyes and try to identify five sounds. To use the sense of touch, pet your dog or outline the shape of an object with your fingers.
Whilst these hacks may help you through occasional episodes, if you are feeling anxious or overwhelmed regularly, it may be more helpful to speak with a mental health professional on oDoc from the comfort & privacy of your home. To consult, please download the oDoc app here.
Sources:
- Anxiety Signs & Symptoms, Mind UK
- Breathing exercises for stress, NHS.co.uk
- What is EFT tapping? Healthline.com
- Anchoring yourself in reality, Psychology Today
Similar Articles...

How to Keep Work Stress from Taking Over Your Life
How to Keep Work Stress from Taking Over Your Life In today’s fast-paced and competitive world, work stress has become an all-too-common problem that affects

Hypertension: Everything You Need to Know
Hypertension: Everything You Need to Know Hypertension, commonly known as high blood pressure, is a chronic medical condition that affects a significant portion of the

Understanding Borderline Personality Disorder: Symptoms, Causes, and Treatment Options
Understanding Borderline Personality Disorder: Symptoms, Causes, and Treatment. Borderline Personality Disorder (BPD) is a mental health disorder characterised by instability in mood, behaviour, and relationships.